Behandlung
Individuelle Laborleistungen
Kostenübernahme der individuellen Laborleistungen
Auch wenn die genannten Laborleistungen die Chance auf eine Schwangerschaft zusätzlich verbessern, sind diese Leistungen in der Regel nicht erstattungsfähig. Sie gelten als sogenannte Individuelle Gesundheitsleistungen (IGeL) und werden nur in den seltensten Fällen von den gesetzlichen und privaten Versicherungen übernommen.
Sollte Ihr behandelnder Arzt Ihnen aufgrund Ihrer individuellen Befunde ein solches Laborverfahren ans Herz legen oder Sie sich selbst eines der genannten Verfahren wünschen, wenden Sie sich bezüglich der Kostenfrage bitte jederzeit an unsere medizinischen Fachangestellten oder unser Sekretariat.
Individuelle Laborleistungen
Der Einsatz individueller Laborleistungen im Rahmen einer Kinderwunsch-Behandlung kann die Chancen auf eine Schwangerschaft zusätzlich verbessern. In den über vierzig Jahren seit den Anfängen der künstlichen Befruchtung sind dazu zahlreiche zusätzliche Methoden im Labor entwickelt worden, welche die Erfolgschancen von Schwangerschaften im Rahmen künstlicher Befruchtungen erhöhen.
Sowohl die Identifikation der Embryonen mit den besten Entwicklungschancen als auch die Optimierung der Einnistungsbedingungen spielen eine wichtige Rolle.
Im Verlauf des Behandlungszyklus kann auch auf Grundlage der Eierstockreaktion immer besser eingeschätzt werden, welche Verfahren dabei in Ihrer Situation am besten geeignet sind. Für uns steht dabei an oberster Stelle; sie als Paar individuell und angepasst an Ihre Voraussetzungen optimal zu beraten.
Die folgenden Laborverfahren kommen am häufigsten zum Einsatz:
Blastozystenkultur
Assisted hatching- AH
Embryo Glue ®
Calcium-Ionophor-Behandlung
Kryokonservierung
Verfahren im Labor zur Unterstützung des Kinderwunsches
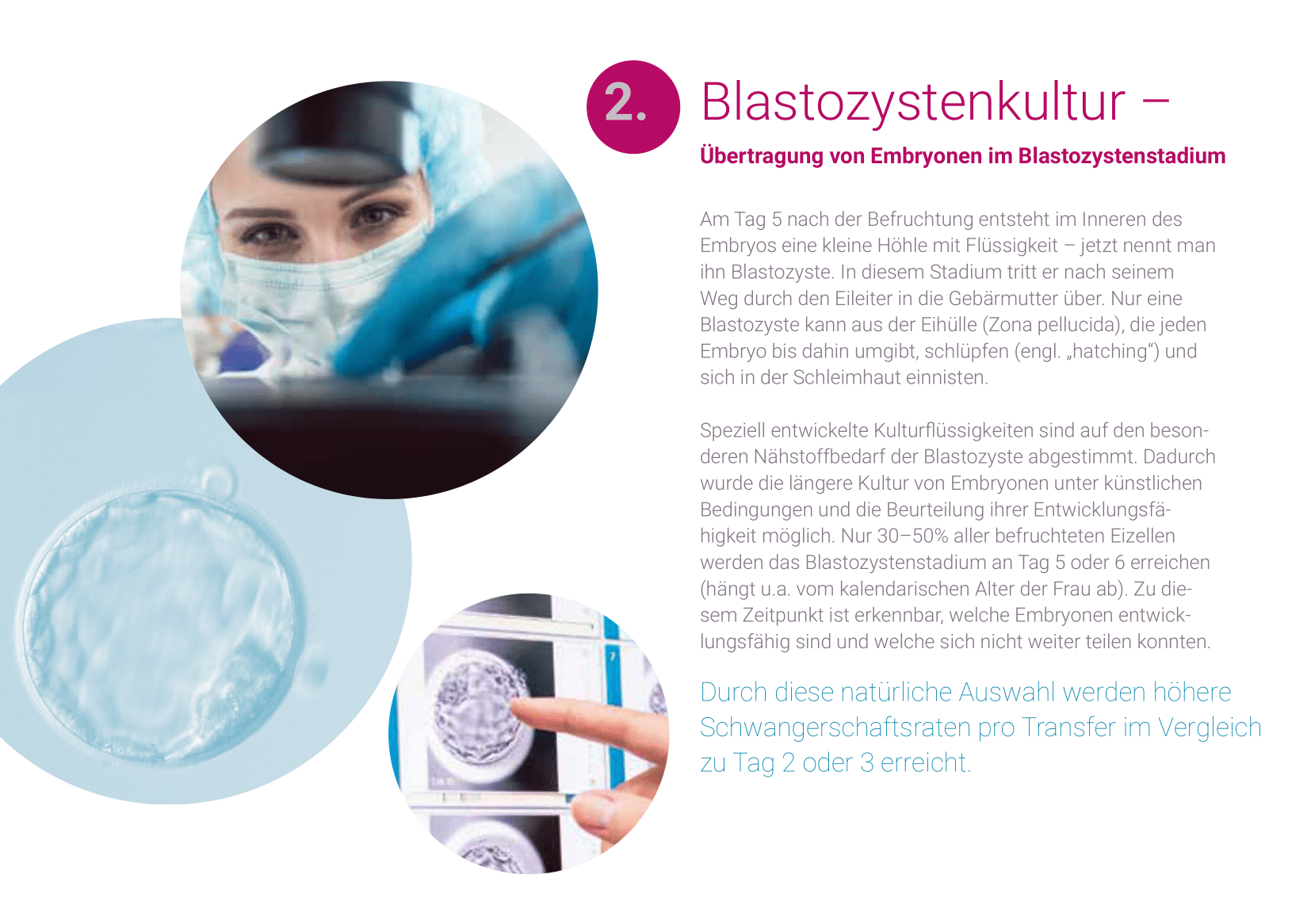
Blastozystenkultur
Unter Blastozystenkultur versteht man die verlängerte Kultivierung der befruchteten Eizellen im Brutschrank für insgesamt 5 bis 6 Tage, bis sie in die Gebärmutter übertragen werden.
Am fünften Tag nach der Befruchtung entsteht im Inneren des Embryos eine kleine Höhle mit Flüssigkeit- jetzt nennt man ihn Blastozyste. In diesem Stadium tritt er nach seinem Weg durch den Eileiter in die Gebärmutter über. Nur eine Blastozyste kann aus der Eihülle (Zona pellucida), die jeden Embryo bis dahin umgibt, schlüpfen (engl. „hatching“), sich in der Gebärmutterschleimhaut einnisten und zur Schwangerschaft führen.
Die längere Beobachtung von Embryonen bis zum Blastozystenstadium wurde in erster Linie durch Weiterentwicklungen in den Kulturtechniken ermöglicht. Nur die entwicklungsfähigsten Embryonen können das Blastozystenstadium erreichen. Aufgrund von Chromosomenfehlverteilungen der Eizelle ist je nach Alter der Frau bei mehr als 50% der Embryonen schon ab dem dritten Tag in Kultur ein Entwicklungsarrest nachweisbar.
Speziell entwickelte Kulturflüssigkeiten sind auf den besonderen Nährstoffbedarf der Blastozyste abgestimmt.
Schwierigkeiten beim Schlüpfen des Embryos („Hatching“) aus seiner Schutzhülle können die Ursache für ein Ausbleiben der Einnistung in der Gebärmutterschleimhaut sein.
Bei Wunsch des Paares nach einer Blastozystenkultur wird unter Berücksichtigung der individuellen Prognose des Paares, in die u.a. das Alter der Frau, die Beurteilung der Qualität der Vorkernstadien, die Embryonalentwicklung in möglichen Vorversuchen und die Anzahl der Embryonen für den Transfer eingehen, die Zahl der Vorkernstadien für die Beobachtung festgelegt.
Zum Zeitpunkt des Transfers ist erkennbar, welche Embryonen entwicklungsfähig sind und welche sich nicht weiter teilen konnten. Nur die entwicklungsfähigen Embryonen sind für den Transfer geeignet. Für die Beobachtung in der Blastozystenkultur werden nach individueller Einschätzung ungefähr doppelt so viele Vorkernstadien eingesetzt, wie Embryonen für den Transfer geplant sind. Dadurch ergeben sich für den Blastozystentransfer höhere Schwangerschaftsraten im Vergleich zu einem Transfer an Tag 2/3.
Wenn nur ein Embryo wegen der Sorge um eine Mehrlingsschwangerschaft übertragen werden soll, kann die Beobachtung in der Blastozystenkultur die Identifikation eines entwicklungsfähigen Embryos unterstützen.
Speziell bei der Blastozystenkultur wird individuell im Verlauf entschieden, ob ein Vorteil für Sie zu erwarten ist. Manchmal ist aufgrund der Entwicklung bis zum Tag 2/3 schon eine frühere Beurteilung der Entwicklungsfähigkeit der Embryonen möglich. Dann wird auf eine weitere Beobachtung in Kultur verzichtet und der Transfer bereits an Tag 2/3 durchgeführt. Wenn von Anfang an nur wenige Vorkernstadien für eine Embryonalkultur zur Verfügung stehen, ergibt sich durch die Blastozystenkultur in der Regel kein Vorteil für die Schwangerschaftswahrscheinlichkeit und der Transfer wird direkt an Tag 2/3 geplant.
Entstehen ungeplant und unerwartet mehr entwicklungsfähige Embryonen als für den Transfer an Tag 5 oder 6 vorgesehen sind, dürfen diese natürlich eingefroren werden und stehen für eine weitere Behandlung zur Verfügung.
Assisted hatching- AH
Assisted Hatching (AH) bedeutet, dass mittels einer Laserbehandlung der Embryo beim “Schlüpfen” unterstützt wird und dadurch eine zeitgerechte Einnistung möglich ist. Menschliche Eizellen und die sich daraus entwickelnden Embryonen sind von der Zona pellucida, einer durchscheinenden Schutzhülle aus Glykoproteinen umgeben. Eine wichtige Rolle spielt die Zona pellucida bei der Regulierung der Befruchtung: Spermien binden an bestimmte Proteine in der Zona, wodurch in der Folge nur der Eintritt eines einzelnen Spermiums in die Eizelle ermöglicht wird. Die ersten Teilungen des Embryos erfolgen zunächst noch in dieser Hülle, bis er sie nach etwa sechs Tagen im Blastozystenstadium verlässt und in Kontakt zur Gebärmutterschleimhaut tritt. Schlüpft der Embryo verspätet oder nicht vollständig aus der Zona, vermindert sich seine Chance auf eine Einnistung deutlich.
Mögliche Ursachen bestehen in einer zu dicken oder zu harten Zona. Eine Verhärtung der Zona pellucida mit Problemen beim Schlüpfen kann nach Kryokonservierung von Eizellen oder Vorkernstadien, in höherem Lebensalter der Frau ab ca. 35 Jahren und nach mehreren erfolglosen IVF-Zyklen eine Rolle spielen.
Um das Schlüpfen des Embryos in diesen Situationen zu unterstützen, wird beim assisted hatching vor dem Transfer eine Öffnung definierter Größe in die Zona eingebracht. Mittels eines Diodenlasers ist die Eröffnung der Zona in Millisekunden möglich und exakt steuerbar, so dass eine Schädigung des Embryos nachweislich vermieden wird. Es entsteht eine Sollbruchstelle, an der sich die Zona bei zunehmendem Wachstum der Blastozyste öffnet und dem Embryo das Schlüpfen erleichtert.
Weitere Anwendungen dieses speziellen Lasersystems ergeben sich im Rahmen der Techniken der Präimplantationsdiagnostik. Bei der Polkörperdiagnostik (PKD) wird die Zona pellucida gezielt im Bereich der Polkörper eröffnet. Dies ermöglicht die schonende Entnahme dieser Strukturen für die genetische Untersuchung. Bei der PID wird der Laser genutzt, um die biopsierten äußeren Trophektodermzellen der Blastozyste schonend abzutrennen.
Embryo Glue ®
Bei Embryo Glue® handelt es sich um ein spezielles Transfermedium, in das die Embryonen eine gewisse Zeit vor der Übertragung in die Gebärmutter (Embryotransfer) eingebracht werden. Der Name EmbryoGlue® bedeutet im Prinzip, dass eine Art “Kleber” verwendet wird, um die Implantationsrate der übertragenen Embryonen zu verbessern. Die Zusammensetzung dieses Transfermediums soll die Bedingungen in der Gebärmutter simulieren und die Einnistung der Embryonen erleichtern.
Die Inhaltsstoffe Hyaluronsäure und Albumin können eine Art Brücke zwischen Embryo und Gebärmutterschleimhaut aufbauen.
Hauptinhaltsstoffe sind Hyaluronsäure und Albumin. Die hohe Konzentration von Hyaluronsäure spiegelt die physiologischen Gegebenheiten in der Gebärmutter zum Zeitpunkt der Einnistung wieder. Wenn die Embryonen beim Transfer in diesem Medium in die Gebärmutterhöhle eingespült werden, kommt es zu einer Vermischung mit den natürlichen Sekreten im Inneren der Höhle. Dadurch wird das Risiko des Abdriftens von der Transferstelle minimiert. Die Hyaluronsäure bindet an Moleküle zwischen Embryo und Gebärmutterwand und wirkt wie eine Brücke. Dies unterstützt den Embryo zusätzlich bei der Einnistung.
In einer Übersichtsarbeit (Bontekoe et al.) konnte im Jahr 2010 bei der Auswertung von 16 Studien ein Vorteil für die Verwendung von höher konzentrierten hyaluronsäurehaltigen Transfermedien wie EmbryoGlue® gegenüber herkömmlichen Medien in Bezug auf eine höhere klinische Schwangerschaftsrate gezeigt werden.
Calcium-Ionophor-Behandlung
In geeigneten Fällen besteht die Möglichkeit, den Befruchtungsvorgang während einer ICSI-Behandlung zu unterstützen, indem die Eizelle unmittelbar nach Injektion der Samenzelle in ein Kulturmedium mit Calcium-Ionophor eingesetzt wird.
Das Verfahren der intracytoplasmatischen Spermieninjektion (ICSI) wird seit 1992 angewendet, um bei deutlich eingeschränkter Spermienqualität eine Befruchtung der Eizelle zu erreichen. Mittels einer Mikropipette wird dabei ein einzelnes Spermium unter dem Mikroskop gezielt in die Eizelle injiziert. Obwohl damit die Anwesenheit eines Spermiums sichergestellt ist, kommt es in 2-3 % aller ICSI-Behandlungen trotzdem zu einem vollständigen Ausfall der Befruchtung und in weiteren Fällen zu einer ungünstigen Befruchtungsrate von weniger als 20% (Mahutte et al., Curr Opin Obstet Gynecol 2003, Varghese et al., Reprod Biomed Online 2007).
Der Wirkstoff Calcium-Ionophor erhöht die Calciummenge in der Eizelle und unterstützt damit den Befruchtungsprozess
Die Ursache für einen Ausfall der Befruchtung ist oft ein Ausbleiben der sogenannten Eizellaktivierung. Im Normalfall werden durch das Eindringen des Enzym Phospholipase C zeta aus dem Spermienkopf Folgereaktionen ausgelöst, die eine feindosierte Freisetzung von Calcium im Inneren der Eizelle bewirken. Da es keine etablierte Technik gibt, diesen Mechanismus im Vorfeld einer ICSI-Behandlung zu überprüfen, sind Fälle eines vollständigen Befruchtungsversagens aufgrund fehlender Eizellaktivierung nicht vorhersehbar. Auch verzögerte Embryonalentwicklungen oder ein Entwicklungsstopp der Embryonen können auf mangelndes Calcium im Inneren der Eizelle zurückzuführen sein.
Nach vielen vorliegenden Studien kann durch Calcium-Ionophor der Anteil befruchteter Eizellen deutlich zunehmen. Auch eine nachfolgende Verbesserung der Embryonalentwicklung war nachweisbar (Ebner et al., Fertil Steril 2012).
Insbesondere in folgenden Situationen empfehlen wir die Anwendung von Calcium-Ionophor:
- bei ICSI-Zyklen ohne Befruchtung
- bei niedrigen Befruchtungsraten nach ICSI (< 20%)
- bei Kryptozoospermie (< 1 Mio. Spermien/ml)
- bei TESE-ICSI-Behandlungen
Kryokonservierung und Kryotransferzyklen
>Durchführung von Kryotransferzyklen
>Konnten in der vorangegangenen IVF- oder ICSI-Behandlung überzählige Vorkernstadien oder in Ausnahmefällen auch Embryonen kryokonserviert werden, kann in einem Kryotransferzyklus ein Embryotransfer ohne den erneuten Aufwand einer kompletten künstlichen Befruchtung durchgeführt werden.
Dies bietet zahlreiche Vorteile. Unter anderem werden die Kryotransferzyklen bei den gesetzlichen Krankenkassen nicht auf die Anzahl der von der Kasse übernommenen Behandlungsversuche nach Behandlungsplan angerechnet.
Die Schwangerschaftsraten, die aus einer einzigen Eizellpunktion resultieren, können durch zusätzliche Embryotransfers mit eingefrorenen Zellen gesteigert werden.
Ist bereits durch die frische IVF- oder ICSI-Behandlung eine Schwangerschaft eingetreten, können die eingefrorenen Zellen auch weitergelagert werden für einen späteren erneuten Kinderwunsch. Untersuchungen an Kindern nach Kryokonservierung ergaben bislang keine Hinweise auf Schädigungen durch diese Technik.
Im Kryotransferzyklus wird die Gebärmutterschleimhaut durch die Anwendung der Zyklushormone Östradiol und Progesteron wie durch ein wachsendes Eibläschen aufgebaut.
Die Anwendung von natürlichen Hormonen zum Schleimhautaufbau erlaubt eine sehr gute Planung des Embryotransfers zum Zeitpunkt der optimalen Schleimhautempfänglichkeit.
Die körperliche Belastung und der zeitliche Aufwand für die Behandlung sind minimal. Meistens ist nur eine einzige Ultraschalluntersuchung notwendig, um den Transfer planen zu können.
Kryokonservierung von unbefruchteten Eizellen
Für die Kryokonservierung von unbefruchteten Eizellen eignet sich das ultraschnelle Einfrieren (Vitrifikation) besonders gut. Im Gegensatz zur herkömmlichen Technik des langsamen Einfrierens entstehen keine Eiskristalle.
Die Vitrifikation ermöglicht Frauen die Anlage einer Fruchtbarkeitsreserve, wenn die Verwirklichung des Kinderwunsches erst zu einem späteren Zeitpunkt möglich ist.
Zur Befruchtung wird später die Technik der ICSI eingesetzt.
Kryokonservierung von Vorkernstadien (PN- Stadien) und Embryonen
Auch die sog. Vorkernstadien (PN-Stadien) und Embryonen können kryokonserviert werden. Am Morgen nach der Eizellentnahme werden die Eizellen auf Befruchtungszeichen kontrolliert. Eine beginnende Befruchtung wird durch das Vorhandensein von zwei runden Strukturen im Inneren der Eizelle, den Vorkernen (Pronuklei), und den beiden Polkörpern angezeigt. Bei den Vorkernen handelt es sich um das Erbgut der Eizelle und des Spermiums, die noch erkennbar voneinander getrennt sind.
Überzählige Vorkernstadien, die nicht für die Embryonalkultur vorgesehen sind, können für eine spätere Rückübertragung eingefroren, zu einem späteren Zeitpunkt aufgetaut und in einem Kryotransferzyklus verwendet werden. Nach dem Auftauen setzt sich die weitere Entwicklung zum Embryo fort.
Wird eine Blastozystenkultur durchgeführt, erreichen nur die entwicklungsfähigsten Embryonen das Blastozystenstadium, in dem der Transfer durchgeführt wird. Entstehen planwidrig mehr entwicklungsfähige Embryonen, als für den Transfer gewünscht sind, dürfen diese eingefroren werden und stehen dann ebenfalls für eine weitere Behandlung zur Verfügung.
Im Rahmen Ihrer Kinderwunschbehandlung können spezielle Verfahren im Labor eingesetzt werden, um die Chancen auf eine Schwangerschaft zusätzlich zu verbessern. Unser erfahrenes Praxisteam im Kinderwunsch Centrum München berät Sie gerne umfassend zu den Möglichkeiten und steht Ihnen während der gesamten Zeit der Behandlung zur Seite und unterstützen Sie umfassend bei Ihrer Familienplanung.
Kinderwunsch Behandlungen
Dies könnte Sie auch interessieren:
Social Freezing
Die Vitrifikation eignet sich besonders gut für die Kryokonservierung von unbefruchteten Eizellen. Dieses Verfahren des ultraschnellen Einfrierens ermöglicht Frauen die Anlage einer Fruchtbarkeitsreserve, wenn die Verwirklichung des Kinderwunsches erst zu einem späteren Zeitpunkt möglich ist.
Unterstützung der natürlichen Konzeption
Unser größtes Anliegen ist die Verbesserung der Voraussetzungen für eine natürliche Empfängnis. Dazu können Änderungen im Lebensstil beitragen.
Einnistungsversagen
Von Einnistungsversagen oder „repeated implantation failure“ (RIF) spricht man, wenn mehrere Embryotransfers im Rahmen von künstlichen Befruchtungen nicht zu einer klinischen Schwangerschaft geführt haben. Dies kann auch immunologische oder infektiologische Ursachen haben.